
岡本 英一
- 部長


当科は、適切な治療のための適切な診断を行います。
患者さんが病院に来院されると、適切な治療のために適切な診断が必要になります。そこで「病理診断」は最終診断として大きな役割を果たします。患者さんの体より採取された病変の組織や細胞から、臨床検査技師が顕微鏡用のガラス標本を作製します。この標本を顕微鏡で観察して診断するのが病理診断です。そして、この病理診断を専門とする医師が病理医(病理専門医)です。
まれな病気や診断の難しい病気の病理診断については、最近、コンサルテーション・セカンドオピニオンの制度が確立され積極的に利用されるようになっています。日本病理学会を通して、あるいは直接的に大学の病院病理部・病理学教室や専門病院でも、依頼を受け入れる体制がほぼできています。
病理診断ではおもにガラス標本や画像、検査データなどが必要で、普通は患者さんを直接診察しませんので、依頼しやすいこともあります。医師だけでなく患者さんも疑問点があれば、このような制度を利用できます。
病理診断には以下のようなものがあります。
| 細胞診断 |
肺癌や膀胱癌では、痰や尿の中に癌細胞が混じることがあります。痰や尿を顕微鏡で調べて、癌細胞がいるかどうかを判断するのが、細胞検査(いわゆる「細胞診」)です。子宮癌検診では、子宮頚部などから細胞をこすり採って調べます。乳房などにしこりがあると、細い針を刺して吸引し、とれた細胞の中に癌細胞がいるかどうかを調べる場合もあります。
|
|---|---|
| 生検組織診断 |
針やメスなどで病変の一部を採取し診断します。例えば、胃や台帳のポリープに対して内視鏡的に生検することや、皮膚の病変の一部を生検することがあります。それによって多くの細胞より構成される組織像が確認でき、病変の確定を行います。
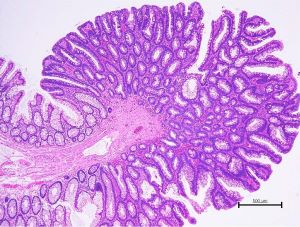 <良性腫瘍(腺腫)>(大腸組織診) |
| 手術で摘出された臓器・組織の診断 |
摘出された臓器・組織は、病理医が肉眼で病変の部位、大きさ、性状、広がりを確認し、診断に必要な部分を必要な数だけ切り採ります。さらに標本を顕微鏡で観察し、どのような病変がどれくらい進行しているか、手術で採りきれたのか、追加治療が必要かどうか、癌の場合、タチの悪さや転移の有無など、治療方針の決定に役立つ情報を臨床医に提供します。
<大腸癌の肝臓転移> |
| 手術中の迅速診断 |
胃や大腸など内視鏡で到達できる部位、皮膚や乳房など針を刺したり切開を加えたりすることで病変に到達できる部位では、手術前に生検を行って病理診断します。しかし、それらの方法で確定診断がつかない場合や体の深い部分で生検が難しい場合、手術前に病理診断ができず、「術中迅速診断」を行います。術中迅速診断では、手術中に採取された病変組織から10分程度で病理診断が行われます。診断結果は執刀医に連絡され、手術方針が決定されます。 病変が採りきれたかどうかの確認のため、手術によって採り出された臓器・組織の断端を調べたり、癌の転移が疑われる部分を調べて手術で切除する範囲を決めたりする時にも、術中迅速診断は役立ちます。 |
| 病理解剖 |
ご遺族の承諾のもとに、病死された患者さんのご遺体を解剖させていただくのが「病理解剖」で、部検とも呼ばれます。生前の診断は正しかったのか、どのくらい病気が進行していたのか、適切な治療がなされていたのか、治療の効果はどれくらいあったのか、死因は何か、といったことを判断します。事故や犯罪が絡む法医解剖や、医学生の教育のために献体していただく系統解剖とは異なるものです。 病理解剖では、外からわかりにくいように切開し、診断に必要な臓器を採り出し、ご遺体は清拭されてご遺族のもとに戻されます。病理解剖の肉眼所見は、解剖を行った病理医から主治医へと報告され、ご遺族に説明されます。なお、顕微鏡所見を含めた最終診断にはもう少し時間が必要です。 日本病理学会では全国の病理解剖の情報を集めて、「日本病理解剖検輯報」を毎年出版し、情報を蓄積することによって医学の進歩ひいては国民の健康・福祉に貢献しています。
<敗血症により大動脈炎が生じ、大動脈破裂> |
| 迅速組織診断 |
198件 |
|---|---|
| 剖検 |
9件 |
| 病理組織検査 |
3404件 |
病理診断の分野でも現在急速な進歩がみられ、物質の組織科学的同定や特異的抗体を用いた免疫染色により、より正確な診断がなされるようになっています。さらに、DNAレベルでの癌遺伝子などの検索も可能となり、精度の高い診断のみならず、より有効な治療法の選択も行われつつあります。これらの新しい方法論を取り入れていくことが必要と思われます。
病理診断は病理専門医によって行われていますが、単独では精度管理が難しいのが現状です。精度管理のためには、複数の専門医や細胞検査師が協調して診断をチェックする体制が望まれます。

ご連絡・アクセス方法